Linfoma no hodgkiniano
| Linfoma no hodgkiniano | ||
|---|---|---|
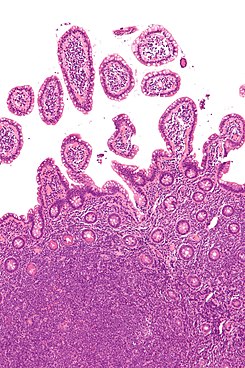 Micrografía de un linfoma de células de manto (tipo de linfoma no hodgkiniano) en una biopsia de íleo terminal, tinción H&E. | ||
| Clasificación y recursos externos | ||
| Especialidad | Hematología y oncología | |
| CIE-10 | C82-C85 | |
| CIE-9 | 200, 202 | |
| CIE-O | M9591/3 (gen) | |
| OMIM | 605027 | |
| DiseasesDB | 9065 | |
| MedlinePlus | 000581 | |
| eMedicine | med/1363 ped/1343 | |
| MeSH | D008228 | |
[editar datos en Wikidata] | ||
El linfoma no hodgkiniano, también llamado linfoma no Hodgkin,[1] es un tipo de cáncer que surge en los linfocitos, un tipo de glóbulo blanco de la sangre. Se denomina de este modo para distinguirlo de la enfermedad de Hodgkin, un subtipo particular de linfoma. En realidad, es un término que incluye muchas formas diferentes de linfomas, cada uno con sus propias características en cuanto a epidemiología, etiología, clínica, inmunogenética y respuesta terapéutica.
Los linfomas constituyen nódulos que se pueden desarrollar en cualquier órgano. La mayoría de los casos empiezan con una infiltración en un ganglio linfático (nodal), pero subtipos específicos pueden estar restringidos a la piel, cerebro, bazo, corazón, riñón u otros órganos (extranodal).
El diagnóstico del linfoma requiere una biopsia del tejido afectado. El tratamiento del linfoma de bajo grado puede ser defensivo, pero el linfoma no hodgkiniano (LNH) de alto grado se trata normalmente con quimioterapia y a menudo con radioterapia.
Índice
1 Síntomas
2 Diagnóstico
3 Tipos de linfomas no hodgkinianos
4 Etiología
5 Estados
5.1 Estados del linfoma no hodgkiniano
6 Tratamiento
7 Ensayos clínicos
8 Nutrición
9 Pronóstico
10 Cuidados de seguimiento
11 Pacientes de linfoma no hodgkiniano famosos
12 Enlaces externos
13 Referencias
Síntomas
El síntoma más común de un LNH es un bulto indoloro de los ganglios linfáticos superficiales del cuello, axila o ingle llamado adenopatía.
Otros síntomas generales pueden incluir los siguientes:
Fiebre sin causa aparente.
Sudor nocturno.
Cansancio constante.
Pérdida de peso sin causa aparente y anorexia.
Piel pruriginosa.
Petequias.
Estos síntomas no son señales seguras de un LNH, ya que también pueden estar ocasionados por otros trastornos, como gripe u otras afecciones. Es importante acudir a la consulta médica temprana, a fin de que cualquier enfermedad pueda diagnosticarse y tratarse tan pronto como sea posible. Inicialmente, el LNH puede no causar dolor y aparecer silenciosamente, provocando síntomas progresivos, dependiendo de su localización. En muchos casos, sobre todo cuando la proliferación del tejido linfático se produce en órganos internos, suele descubrirse accidentalmente al realizar estudios con otros fines diagnósticos.
Diagnóstico
Si se sospecha un LNH, se verifica el historial médico de la persona y se efectúa un examen físico. Se realizan también análisis de sangre.
El diagnóstico puede incluir:
Rayos X: Imágenes de zonas internas del cuerpo creadas por radiaciones de alta energía.
Tomografía axial computarizada (TAC): Una serie de imágenes detalladas de zonas dentro del cuerpo. Las imágenes se crean por un ordenador conectado a una máquina de rayos X.
Tomografía por emisión de positrones (TEP): Ésta es una prueba de imágenes que detectan la atracción por el tumor de un rastreador radioactivo. La especificidad del TEP con fluorodesoxiglucosa-F (PET FDG)se mejora con la adición de TAC, combinadas de esta manera se considera ahora un procedimiento de estadificación estándar para linfoma agresivo.
Resonancia magnética nuclear (RMN): Imágenes detalladas de áreas internas del cuerpo producidas por un potente magneto conectado a un ordenador.
Linfoangiografía: Imágenes del sistema linfático tomadas con rayos X después de haber inyectado una tintura especial para destacar los nódulos y vasos linfáticos. Esta prueba no se realiza ya tan a menudo debido a la adopción de las tecnologías de rastreado TAC y TEP.
Biopsia: Se utiliza para realizar un diagnóstico preciso. Es la extracción de un órgano o parte de él para su observación microscópica. Debe comprender, necesariamente, la realización de las pruebas inmunohistoquímicas, para definir el tipo de linfocito involucrado.
Tipos de linfomas no hodgkinianos
Históricamente se ha utilizado una variedad de denominaciones para clasificar los diferentes tipos de LNH. Frecuentemente se han agrupado en función de cómo se muestran las células cancerosas vistas al microscopio y cuán rápidamente tienden a crecer y extenderse. Los linfomas agresivos, también conocidos como linfomas intermedios o de alto grado, tienden a crecer y extenderse rápidamente y provocan síntomas graves. Los linfomas perezosos o indolentes, también llamados linfomas de bajo grado, tienden a crecer menos rápidamente y provocan menores síntomas. Una de las paradojas de los linfomas no-Hodgkin es que los linfomas indolentes normalmente no pueden curarse con quimioterapia, en tanto que un número significativo de linfomas agresivos sí pueden. La clasificación actual de los linfomas es compleja. Tipos relativamente comunes de linfoma incluyen el linfoma folicular y el linfoma difuso de grandes células B, mientras el linfoma de células de manto es menos común, pero combina características de linfomas agresivos e indolentes.
Se pueden consultar detalles de las clasificaciones de linfomas más utilizadas en la página de linfomas.
Véase también: Linfoma linfocítico pequeño
Etiología
La etiología de la mayoría de los linfomas es desconocida. Algunos tipos de linfomas están asociados a virus. El linfoma de Burkitt, linfoma de célula NK/T extranodal, la enfermedad de Hodgkin clásica y la mayoría de linfomas relacionados con el sida están asociados al virus de Epstein-Barr (ver mononucleosis). El linfoma de las células T adultas/leucemia, endémico en parte del Japón y del Caribe, está causado por el virus HTLV-1. El linfoma del estómago (linfoma extranodal de zona marginal de células B) es a menudo ocasionado por la bacteria Helicobacter.
La incidencia de los linfomas no-Hodgkin se ha incrementado considerablemente en el último par de décadas. Esta enfermedad ha pasado de ser relativamente rara a ser el quinto cáncer más frecuente en los Estados Unidos. En este momento (2015), se sabe poco acerca de los motivos para este incremento o de las causas exactas de los linfomas no-Hodgkin.
Al estudiar los patrones del cáncer en la población, los investigadores han identificado ciertos factores de riesgo que están más frecuentemente presentes en las personas que padecen un LNH que en las que no lo padecen. No obstante, muchas personas con estos factores de riesgo no padecen la enfermedad, y muchos de los que la tienen no están sometidos a los factores de riesgo identificados.
Los siguientes son algunos de los factores de riesgo asociados a esta enfermedad:
- Edad/Sexo – La probabilidad de padecer un LNH aumenta con la edad y es más frecuente en hombres que en mujeres.
Sistema inmunitario debilitado (linfoma relacionado con el sida) – El LNH es más común entre la gente con deficiencias de inmunidad adquiridas, y entre la población que toma los fármacos inmunosupresores que siguen a los trasplantes de órganos. (Ver enfermedad linfoproliferativa post-trasplantes).
Virus – El virus humano T-linfotrópico tipo I (HTLV-1) y el virus de Epstein-Barr son dos agentes infecciosos que incrementan el riesgo de desarrollar un LNH.- Medio ambiente – La población que trabaja continuadamente o está expuesta de otro modo a ciertos productos químicos, como pesticidas, disolventes o fertilizantes, corren un mayor riesgo de desarrollar un LNH.
Estados
Si se diagnostica un LNH se necesitará conocer el estado, o extensión, de la enfermedad. El situar el estado del cáncer es una investigación cuidadosa para descubrir si se ha extendido, y, si lo ha hecho, qué partes del cuerpo están afectados. Las decisiones para el tratamiento dependen de estos resultados.
Para determinar la situación de un LNH se toma en consideración lo siguiente:
- El número y la localización de los nódulos linfáticos afectados;
- Si los nódulos linfáticos afectados están por encima, por debajo o a ambos lados del diafragma (el delgado músculo debajo de los pulmones y del corazón que separa el pecho del abdomen); y
- Si la enfermedad se ha extendido a la médula ósea, al bazo, o a órganos ajenos al sistema linfático, como el hígado.
Al determinar el estado, el doctor puede utilizar algunas de las mismas pruebas utilizadas para el diagnóstico del LNH. Otros procedimientos de determinación pueden incluir biopsias adicionales de los ganglios linfáticos, el hígado, la médula ósea, u otros tejidos. Una biopsia de médula ósea supone el recoger una muestra de médula ósea a través de una aguja insertada en la cadera u otro gran hueso.
Estados del linfoma no hodgkiniano
La clasificación de estadios de Ann Arbor desarrollada para el LNH se basa en hasta qué punto el cáncer se ha expandido a través y más allá del sistema linfático, y si los síntomas B (fiebre, sudores nocturnos, pérdida de peso) están presentes.
- Estado I
- "Estado I" indica que el cáncer está localizado en una sola región, normalmente un nódulo linfático y el área a su alrededor. El Estado I, a menudo no presenta síntomas externos.
- Estado II
- "Estado II" indica que el cáncer está localizado en dos regiones separadas, un nódulo linfático afectado u órgano dentro del sistema linfático y una segunda área afectada, y que ambas áreas están confinadas a un solo lado del diafragma, es decir, que ambas están por encima del diafragma o ambas están por debajo.
- Estado III
- "Estado III" indica que el cáncer se ha extendido a ambos lados del diafragma, incluyendo un órgano o área cerca de los nódulos linfáticos o del bazo.
- Estado IV
- "Estado IV" indica que el cáncer se ha extendido más allá del sistema linfático y afecta a uno o más órganos mayores, incluidos posiblemente la médula ósea o la piel.
La ausencia de síntomas constitutivos se indica añadiendo una "A" al estado; la presencia, añadiendo una "B".
El estado en los linfomas no-Hodgkin es mucho menos significativa para determinar la terapia que en el linfoma de Hodgkin.
Tratamiento
La estrategia del tratamiento para un paciente individual con LNH se determina por:
- El subtipo histológico del linfoma.
- La presencia de factores pronósticos adversos y la edad del paciente.
- El estado funcional.
- La presencia de co-morbilidades.
El LNH es frecuentemente tratado por un equipo de especialistas que puede incluir un hematólogo, un médico oncólogo y un radiólogo especialista en oncología. Normalmente el tratamiento incluye quimioterapia, radioterapia, inmunoterapia o una combinación de tratamientos. En algunos casos el trasplante de médula ósea, las terapias biológicas o la cirugía pueden ser opciones. Para linfomas indolentes, se puede esperar a empezar un tratamiento hasta que la enfermedad presente síntomas. A menudo, esta situación se la denomina de "espera vigilante".
El tomar parte en ensayos clínicos (de investigación) para evaluar nuevos modos para tratar la enfermedad es una opción importante para muchas personas que la padecen.
La quimioterapia y la radioterapia son los tratamientos más habituales para LNH, a pesar de que el trasplante de médula ósea, las terapias biológicas y la cirugía se utilizan en ocasiones.
La combinación más frecuente de quimioterapia es la utilización del grupo de drogas conocido como CHOP (ciclofosfamida, adriamicina, vincristina y prednisona), con añadido de rituximab, en ciertos casos.
La radioterapia consiste en la utilización de radiaciones de alta energía para matar las células cancerosas. El trato de radiación puede realizarse solo o con quimioterapia. La radioterapia es un tratamiento local que afecta solo a las células cancerosas del área tratada. La radioterapia para el LNH se realiza con un equipo que dirige los rayos de alta intensidad a un área específica del cuerpo. No queda radioactividad en el cuerpo cuando se finaliza el tratamiento. La radio-inmunoterapia es una combinación de agentes inmunitarios (como rituximab) con isótopos radioactivos, y ofrece algunos beneficios al tratar tumores en forma localizada a nivel molecular.
En algunas ocasiones, los pacientes reciben quimioterapia o radioterapia para matar células cancerosas no detectadas que pueden estar presentes en el sistema nervioso central (SNC). El LNH puede superar la barrera hematoencefálica e infiltrarse en el SNC, desde donde puede desencadenar diversos síntomas iniciales, tales como cefaleas o dolores en las extremidades, y causar finalmente la muerte del enfermo. Si el LNH se infiltra en el SNC, entonces la quimioterapia u otras terapias que se estuviesen aplicanco a nivel sistémico pueden no alcanzar a influir en el espacio del SNC, por lo que las células cancerosas infiltradas al SNC no se ven afectadas por la terapia sistémica, y pueden continuar su propagación descontrolada. En consecuencia, la única forma de tratar el espacio del SNC contra el cáncer es aplicar directamente en el interior de este espacio una quimioterapia o radioterapia específica, aparte del tratamiento sistémico. En este tratamiento local del SNC, llamado profilaxis del SNC si se realiza con carácter preventivo, el doctor inyecta medicamentos anticancerosos directamente en el líquido cerebroespinal (por ejemplo mediante punción lumbar).[2]
El trasplante de médula ósea puede también constituir una opción de tratamiento, especialmente en pacientes cuyo cáncer haya sufrido un relapso (haya vuelto a aparecer). El trasplante de médula ósea proporciona al paciente células sanas de choque (células muy inmaduras que producen células sanguíneas) para sustituir las células dañadas o destruidas por las altas dosis de quimioterapia o radioterapia. La médula ósea sana puede proceder de un donante, o también del propio paciente del que se obtuvo previamente, tratado para destruir las células cancerosas, almacenado, y devuelto al paciente después del tratamiento a altas dosis. Hasta que la médula ósea trasplantada empiece a producir suficientes células sanguíneas blancas, los pacientes deben estar protegidos cuidadosamente de las infecciones para evitarlas. Normalmente, permanecen en el hospital durante varias semanas y luego en ambientes con baja probabilidad de contagios (hogares limpios, alejados de muchedumbres, sin viajar en aviones...).
La terapia biológica (también llamada inmunoterapia) es una forma de tratamiento que utiliza el sistema inmunitario del cuerpo, directa o indirectamente, para luchar contra el cáncer o para disminuir los efectos colaterales que algunos tratamientos contra el cáncer pueden producir. Utiliza elementos generados por el cuerpo o elaborados en el laboratorio para estimular, dirigir, o restaurar las defensas naturales del organismo contra la enfermedad. La terapia biológica en algunas ocasiones se la denomina terapia modificadora de la respuesta biológica.
Ensayos clínicos
Algunos pacientes con LNH participan en ensayos clínicos (estudios de investigación). Dichos ensayos clínicos sirven para aprender acerca de la efectividad y efectos secundarios de nuevos tratamientos. En algunos ensayos, todos los pacientes reciben el nuevo tratamiento. En otros, los médicos comparan diferentes terapias facilitando el nuevo tratamiento a un grupo de pacientes y la terapia convencional a otro grupo; o pueden comparar una terapia convencional con otra. Las investigaciones por estos medios han llevado a avances significativos en el tratamiento del cáncer. Cada logro acerca a los investigadores a un posible control del cáncer.
Algunas técnicas bajo estudio incluyen la radioterapia, nuevas formas de administración de quimioterapia, nuevos fármacos contra el cáncer y sus combinaciones, terapias biológicas, trasplantes de médula ósea, trasplante de células de choque de sangre periféricas, y nuevas formas de combinar varios tipos de tratamiento. Algunos estudios se encaminan a encontrar formas para reducir los efectos secundarios y para mejorar la calidad de vida del paciente.
Nutrición
Comer bien durante un tratamiento contra el cáncer significa tomar suficientes calorías alimentarias y proteínas para ayudar a prevenir la pérdida de peso y recuperar fortaleza. Una buena alimentación ayuda a menudo a que las personas se sientan mejor y tengan mayores energías.
A algunas personas con cáncer les resulta penoso ingerir una dieta equilibrada porque pierden el apetito. Además, los efectos secundarios del tratamiento, tales como náuseas, vómitos y dolores bucales, pueden dificultar la ingesta. A menudo, los alimentos saben diferente. Además, las personas que están siendo tratadas contra el cáncer no tienen ganas de comer cuando están inquietas o cansadas.
Los médicos, enfermeros y dietistas pueden dar consejo de cómo tomar suficientes calorías y proteínas durante el tratamiento contra el cáncer; también pueden facilitar folletos que contienen recomendaciones útiles al respecto.
Pronóstico
Es natural que cualquier persona que se enfrente con el cáncer se preocupe acerca de lo que le depara el futuro. Comprender la naturaleza del cáncer y qué esperar, puede ayudar a los pacientes y sus allegados a planificar el tratamiento, anticipar cambios en su modo de vida, y tomar decisiones financieras y sobre la calidad de vida.
Los pacientes de cáncer frecuentemente preguntan a su médico, o buscan por sí mismos, una respuesta a la pregunta "¿Cuál es mi pronóstico?". El pronóstico es una predicción de la evolución futura y del desencadenamiento de una enfermedad y una indicación de la probabilidad de recuperación. No obstante, se trata de una estimación. Cuando el médico comenta el pronóstico de un paciente, pretende proyectar qué es lo que le ocurrirá probablemente al paciente en cuestión.
Algunos pacientes utilizan las estadísticas para intentar extraer la cifra de probabilidad de curación; no obstante, las estadísticas reflejan la experiencia de un gran grupo de pacientes y no pueden ser usadas para vaticinar qué le va a suceder a un paciente en particular, ya que no hay dos pacientes iguales. El pronóstico para un paciente con esta neoplasia puede verse afectado por muchos factores, en especial el tipo y el estado del cáncer y la edad del paciente, su estado de salud general y la respuesta al tratamiento. El médico que esté más familiarizado con la situación del paciente está en la mejor posición para ayudar a interpretar las estadísticas y comentar el pronóstico de esa persona.
Cuando los médicos hablan acerca de la supervivencia al cáncer, pueden utilizar la expresión remisión con preferencia a cura. A pesar de que muchas personas con LNH están tratadas con éxito, los médicos utilizan el término remisión ya que el cáncer puede volver. Es importante comentar la posibilidad de recurrencia con el médico.
Cuidados de seguimiento
Las personas que han sufrido esta enfermedad deberán seguir revisiones periódicas una vez han finalizado el tratamiento. Los cuidados de seguimiento constituyen una parte importante de todo el plan de tratamiento, y la gente no debiera dudar en comentar esto con su proveedor de cuidados de salud. Un seguimiento regular y periódico puede asegurar que los pacientes están cuidadosamente controlados, cualquier cambio en su estado de salud comentado, y un eventual cáncer nuevo o recurrente puede ser detectado y tratado lo más pronto posible. Entre las visitas de seguimiento, las personas que han tenido un linfoma de no Hodgkin debe informar de cualquier problema de salud tan pronto como aparezca.
Hay que tomar en cuenta que las personas que han tenido este tipo de cáncer deben de tener el contacto mínimo con el alcohol etílico, por las diferentes sustancias que pueden llegar a ser nocivas para las personas con este linfoma.
Pacientes de linfoma no hodgkiniano famosos
Entre las personas famosas tratadas de este tipo de cáncer se encuentran:
Jacqueline Kennedy Onassis, viuda del expresidente de Estados Unidos John F. Kennedy
Gene Wilder, diagnosticado en 1999, recuperado totalmente en 2000.
Hussein I de Jordania, anterior rey de Jordania.- El antiguo Shah de Irán Mohammad Reza Pahlevi (a pesar de que posiblemente padecía leucemia linfática crónica).
Paul Allen, millonario, cofundador con Bill Gates de Microsoft, quien ya tuvo hace 20 años un linfoma de Hodgkin, fallecido en 2018.
Mario Lemieux, exjugador de la NHL, y actual presidente del equipo Pittsburgh Penguins, último campeón de la Copa Stanley (1993).
Andy Whitfield, actor y protagonista de la serie Spartacus: Blood and Sand, fallecido el 11 de septiembre de 2011.
Andrés Galarraga, beisbolista venezolano. (LNH)
Fernando Lugo, expresidente de Paraguay (LNH).
Robi Draco Rosa (Robert Edward Rosa Suárez), conocido también como Draco Cornelius Rosa, exitoso cantautor puertorriqueño de música rock, diagnosticado en 2011.
Esperanza Magaz, primera actriz y protagonista de la telenovela Kassandra de RCTV, fallecida el 7 de mayo de 2013
Moises A. Vega I., fundador de MGPanama, misionero en Centro América. Diagnosticado en junio de 2011, falleció en enero de 2012.
Joey Ramone, vocalista del grupo de punk rock Ramones, falleció en 2001.
Bernardo de Orange-Nassau, hijo de la princesa Margarita de los Países Bajos. Diagnosticado en agosto de 2013.[3]
Anna Vaccarella, periodista venezolana, corresponsal, conductora en el canal RCTV, diagnosticada en 2015.
Enlaces externos
- En inglés
Página cancer.gov (La versión original -en inglés- de este artículo fue básicamente redactada con esta fuente).
Referencias
↑ Si bien este uso está muy extendido, la Real Academia Nacional de Medicina de España, en su Diccionario de Términos Médicos, lo desaconseja por considerarlo anglicismo gramatical. Por otra parte, la forma con guion (*no-Hodgkin) es ajena al sistema ortográfico del español.
↑ «The central nervous system and lymphoma». Lymphoma Association. 1 de enero de 2009. Consultado el 2 de enero de 2017.
↑ Vanitatis
